Višeplodna trudnoća. Tok i upravljanje porođajem Visok paritet u akušerstvu
Stranica 2
Paritet: druga trudnoća. Prva trudnoća je bila u 21. godini, zbog porodičnih okolnosti abortus je urađen u 12 sedmici, komplikacije nisu uočene.
Sekretorna funkcija: vaginalni iscjedak je sluzav u malim količinama i bez mirisa. Kolpitov, upalnih procesa u genitalnom području, svrbež, peckanje u vulvi, vagini nije zabilježeno.
Trudnica i njen suprug trenutno nemaju loših navika. Pacijent je pušio lagane cigarete 8 godina (od 16 do 23 godine).
Starost muža: 40 godina (2. brak, iz 1. braka ima 3 djece, 21, 20 i 15 godina)
Krvna grupa muža: A(I)
Rezus pripadnost muža: + (pozitivna)
Alergoanamneza: alergijske reakcije u obliku svrab kože, osip, urtikarija, angioedem nakon primjene bilo kojeg lijekovi, unos hrane nije pratila ni pacijentkinja ni njena rodbina.
Nije podnosila transfuziju krvi.
Stanje je zadovoljavajuće, svest čista, položaj aktivan, konstitucija normostenična.
Visina 162 cm, težina 56 kg prije trudnoće, 57,5 kg u vrijeme hospitalizacije. BMI = 56/(1,62)2 = 21,33 prije trudnoće. Tjelesna temperatura 36,60C. Koža i vidljive sluzokože su vlažne i čiste. Potkožno masno tkivo je umjereno razvijeno. Nema perifernog edema. Limfni čvorovi se ne palpiraju.
Tannerove mlečne žlezde odgovaraju fazi zrele dojke.
Mišići su zadovoljno razvijeni, tonus očuvan. Mišići su bezbolni pri palpaciji. Zglobovi nisu promijenjeni.
Respiratornog sistema.
Oblik nosa, vrata i larinksa nije promijenjen. Disanje kroz nos je slobodno. Grudi su normostenične. Prilikom disanja, ekskurzija grudnog koša je simetrična. Mješoviti tip disanja. NPV 18 po minuti. Disanje je ritmično.
Komparativna perkusija pluća nije otkrila nikakvu patologiju.
Vezikularno disanje se čuje u oba pluća. Ne čuju se piskanje, štetni respiratorni zvukovi, crepitus ili šum pleuralnog trenja. Bronhofonija je ista sa obe strane.
Cirkulatorni organi.
Nema vidljive pulsacije u srcu, jugularnoj jami ili epigastričnoj regiji.
Apikalni impuls je umjerene jačine, lokaliziran u 5. interkostalnom prostoru 1,5 cm medijalno od srednjeklavikularne linije. Srčani impuls i epigastrična pulsacija se ne palpiraju.
Granice relativne tuposti srca: desna se nalazi u 4. interkostalnom prostoru uz desni rub grudne kosti, lijeva se nalazi u 5. interkostalnom prostoru 2 cm prema unutra od lijeve srednjeklavikularne linije i poklapa se sa apikalnim impulsom , gornji je u nivou 3. rebra prema van od parasternalne linije. Konfiguracija tuposti je normalna.
Srčani tonovi se čuju dobro i ritmično. Pulsacija karotidnih arterija poklapa se sa ventrikularnom sistolom.
Otkucaji srca=PS=76 u minuti. Puls je ritmičan i dobro ispunjen. Isto na obe ruke.
Krvni pritisak u obe brahijalne arterije je 110/70 mm. rt. Art.
Nisu otkrivene promjene u perifernim venama.
Organi za varenje.
Jezik je normalne boje, stanje papilarnog sloja je normalno, krajnici ne izlaze preko nepčanih lukova, sluzokoža je ružičasta.
Pri palpaciji abdomen je mekan i bezbolan. Simptomi peritonealne iritacije su negativni.
vidi takođe
Bioetika u liberalnom i konzervativnom kontekstu
Bioetika je moderan oblik tradicionalne profesionalne biomedicinske etike, u kojoj je regulacija međuljudskih odnosa podređena prevashodnom zadatku očuvanja života...
Autoalergija
U različitim patološkim stanjima, proteini krvi i tkiva mogu steći alergena svojstva koja su organizmu strana. Autoalergijske bolesti uključuju alergijski encefalitis i alergijske...
Bolesti srca i krvnih sudova
Glavnina srca nalazi se na sredini grudnog koša, a samo je njegov zaobljeni vrh usmjeren ulijevo i nalazi se neposredno ispod lijeve bradavice i blago unutar nje. Srce je pretežno m...
Paritet trudnice ima veliki uticaj na tok trudnoće i porođaja. Prema Svjetskoj zdravstvenoj organizaciji, sindrom iscrpljivanja majke nastaje nakon 7 porođaja i/ili čestih porođaja u razmaku od manje od 2 godine, što doprinosi povećanju komplikacija trudnoće i porođaja i, posljedično, povećanju majčinog i perinatalnog morbiditeta i mortaliteta. Podaci I.M. Ordiyantsa ukazuju na „sindrom iscrpljenosti“ nakon petog poroda, što određuje visok akušerski i perinatalni rizik ove kategorije žena. Stoga se od 4 do 7 poroda u anamnezi procjenjuje kao 1 bod rizika, 8 ili više - kao 2 boda. Objašnjavaju karakteristike toka trudnoće i porođaja preranog starenja svih organa i sistema, distrofični procesi, koji su posebno izraženi u materici, te prateća ekstragenitalna i genitalna oboljenja.
Većina opasna komplikacija trudnoća i porođaj kod višeporodnih žena - spontana ruptura maternice, posebno u pozadini kronične anemije. Prisutnost anemije i distrofičnih procesa u maternici objašnjava težinu njihove gestoze, razvoj kroničnih i akutnih placentna insuficijencija, akutna i kronična hipoksija fetusa, rođenje male porođajne težine ili hipotrofične djece. Najopasniji poremećaji odvajanja i izlučivanja mjesto za djecu, hipotonična krvarenja u trećoj fazi porođaja i ranom postporođajnom periodu, gnojno-septička oboljenja.
Prema preporukama Svjetske zdravstvene organizacije, glavni zadatak u prevenciji komplikacija kod višeporodnih žena je prestanak njihove reproduktivne funkcije nakon 40 godina i osiguranje intergenetskog intervala od najmanje 2 godine.
Benigne neoplazme jajnika
Problem rehabilitacije reproduktivnog zdravlja žena u fertilnoj dobi nakon kirurškog liječenja benignih tumora i tumorskih formacija jajnika ostaje u fokusu pažnje ginekologa. U proteklih 10 godina njihova incidencija se povećala sa 6-11% na 19-25% svih genitalnih tumora. Većina formacija jajnika (75-87%) je benigna. Učestalost tumorskih formacija kod žena reproduktivne dobi u strukturi tumora jajnika iznosi 58,8%.
A. R. Samoilov predstavlja rezultate 100 posmatranja toka trudnoće i porođaja u uslovima Naučnog centra za starenje i trudnoću Ruske akademije medicinskih nauka. Akademik V.I. Kulakova kod porodilja koje su prethodno bile podvrgnute kirurškom liječenju benignih tumora i tumorskih formacija. Kod trudnica koje su prethodno operisane zbog tumora i tumorskih formacija jajnika, rizik se povećava zbog razvoja komplikacija trudnoće: učestalost opasnosti od prekida trudnoće je 44-48% (2 boda) u zavisnosti od obim hirurških intervencija, toksikoza
- 1. polovina trudnoće - 40-41% (2 boda), gestoza - 15-19% (od 3 do 10 bodova), polihidramnion - 3-4% (4 boda), oligohidramnion - 1-2% (3 boda), fetoplacentalna insuficijencija - 11-18% (4 boda), fetalna hipoksija - 40-80% (4 boda), komplikacije tokom porođaja - 61-73%.
Fibroidi maternice su najčešći benigni tumor ženskih genitalnih organa. Učestalost ove patologije među ginekološkim pacijentima
kreće se od 10 do 27%, a posebno je alarmantan porast incidencije kod žena reproduktivne dobi.
Učestalost kombinacije mioma materice sa trudnoćom je 0,3-6%, što je u određenoj mjeri međusobno nepovoljno. I. V. Sklyankina, analizirajući tijek trudnoće kod pacijenata s fibroidima maternice, otkrila je da je gotovo kod svake druge žene trudnoća tekla s prijetnjom prekida u ranim fazama trudnoće. Povećava se učestalost placentne insuficijencije, zastoja u rastu fetusa i prijevremenog porođaja. Nakon miomektomije nastaje ožiljak koji je često defektan i uzrokuje rupturu materice i smrt fetusa, posebno kada se operacija izvodi laparoskopski. Prema našim podacima, preporučljivo je procijeniti sve laparoskopske intervencije sa mogućim stvaranjem ožiljka na maternici na 4 rizične tačke. Sadržaj teme "Dijagnostika trudnoće. Znakovi trudnoće. Pregled trudnice.":
1. Dijagnoza trudnoće. Rana dijagnoza trudnoće. Kasna dijagnoza trudnoće.
2. Znakovi trudnoće. Simptomi trudnoće. Pretpostavljeni (sumnjivi) znaci trudnoće.
3. Mogući znaci trudnoće. Objektivni znaci trudnoće.
4. Horwitz-Hegarov simptom. Snegirev znak. Piskacekov znak. Gubarev i Gausov znak. Genterov znak. Povećana materica. Promjene u konzistenciji materice.
5. Pregled spoljašnjih genitalija. Tehnika inspekcije. Pregled genitalija pomoću ogledala. Tehnika inspekcije. Ogledalo iz Kuska. Ogledalo u obliku kašike.
6. Vaginalni (digitalni) pregled trudnice. Dvoručni (bimanualni) pregled trudnice.
7. Pouzdani znaci trudnoće. Nesumnjivi znaci trudnoće. Dijagnostika trudnoće ultrazvukom (ultrazvučni pregled).
8. Pregled trudnice. Kartica za trudnice. Pregled u antenatalnoj ambulanti.
9. Funkcija rađanja djece. Šta je prava trudnoća? Nulligravida. Gravida. Nullipara. Primipara. Multipara.
Paritet(od latinskog pario) - istorija porođaja, odnosno broj porođaja u prošlosti.
-Tok prethodnih trudnoća: da li je bilo ranih toksikoza i gestoza (salivacija, povraćanje, oticanje i sl.), bolesti kardiovaskularnog sistema, bubrega i drugih organa. Ukoliko su ove bolesti bile prisutne u prošlosti, potrebno je posebno pažljivo pratiti ženu tokom ove trudnoće.
Potrebno je dobiti detaljne informacije o toku svake trudnoće, porođaja i postporođajnog perioda. Ako je žena imala pobačaj, onda treba utvrditi njihovu prirodu: spontani ili umjetni, u kojem mjesecu je došlo do pobačaja, bolesti nakon njega i njihovu prirodu. Prijevremeno rođenje a spontani pobačaji ukazuju na genitalni infantilizam ili prisustvo bolesti koje štetno utiču na tok trudnoće (endokrini poremećaji, zarazne bolesti, oštećenje grlića materice i prevlake materice itd.). Kod spontanih i induciranih pobačaja često se razvijaju upalne bolesti genitalnih organa, postoji tendencija prijevremenog prekida trudnoće, uočava se nenormalan trud i krvarenje tokom porođaja.
-Priroda prethodnih porođaja(blagovremeni, kasni ili preuranjeni), njihov tok. Pravilan tok prethodnog porođaja ukazuje na dobro zdravlje trudnice i odsustvo odstupanja od norme u porođajnom kanalu. Komplikacije i hirurške intervencije tokom ranijih porođaja, mrtvorođenosti ili smrti djeteta nakon rođenja ukazuju na moguće anomalije porođajnog kanala, komplikacije trudnoće i bolesti trudnice. Patološki porođaj u prošlosti (opterećena akušerska anamneza) daje razlog za očekivanje razvoja komplikacija tokom ove trudnoće i porođaja. Trebalo bi utvrditi da li su prethodno uočene postporođajne bolesti, jer mogu izazvati ozbiljne komplikacije tokom narednih porođaja (anomalije radna aktivnost, placenta accreta, krvarenje, ruptura materice, uključujući i duž ožiljka, ako je prethodni porod završio operacijom carski rez, a postoperativni period je tekao sa komplikacijama).
Kada se žena prvi put konsultuje o trudnoći, lekar se upoznaje sa opštom i akušersko-ginekološkom anamnezom, obraćajući posebnu pažnju na nasledstvo, somatske i ginekološke bolesti koje je prebolela u detinjstvu i odrasloj dobi, karakteristike menstrualnog ciklusa i reproduktivnu funkciju. Otkriva se anamneza spolno prenosivih infekcija (genitalni herpes, sifilis, gonoreja, klamidija, ureaplazmoza, mikoplazmoza, HIV/AIDS, hepatitis B i C), te upotreba kontraceptiva.
Saznaju godine i zdravstveno stanje muža, njegovu krvnu grupu i Rh status, kao i profesionalne opasnosti i loše navike, te socio-ekonomski status porodice.
Pri prvom pregledu trudnice procjenjuje se njeno tijelo, razjašnjavaju podaci o početnoj tjelesnoj težini prije trudnoće (prekomjerna ili nedovoljna), što je važno za preporuke o ishrani tokom trudnoće. Trudnici se mjeri tjelesna težina i krvni tlak na obje ruke, pazi se na boju kože i sluzokože, osluškuju se zvukovi srca i pluća, štitna žlijezda, mliječne žlijezde, regionalni limfni čvorovi palpirano; procijeniti stanje bradavica. Prilikom akušerskog pregleda određuju se vanjske dimenzije karlice, dimenzije dijagonalnog konjugata i lumbosakralnog romba. U drugoj polovini trudnoće tehnikama eksternog akušerskog pregleda (Leopoldove tehnike) mjeri se visina fundusa materice i obim abdomena, te se utvrđuje prezentacija fetusa, njegov položaj, izgled i odnos prema karlici.
Vaginalni pregled se obavlja uz obavezni pregled cerviksa i zidova vagine u spekulumima, kao i područja perineuma i anusa. Kod žena s fiziološkim tokom trudnoće u nedostatku promjena na vagini i grliću maternice, vaginalni pregled se radi jednokratno, a naknadno prema indikacijama.
Žene prilikom prve posete na osnovu ankete i objektivnih podataka pregleda razjašnjavaju trajanje trudnoće i očekivani porod.
Nakon pregleda kod akušera-ginekologa, trudnica se šalje na laboratorijski pregled, kao i kod specijalista: terapeuta koji je pregleda dva puta u toku fiziološke trudnoće (nakon prvog pregleda kod akušera-ginekologa i u 30. nedelji trudnoće). ), stomatolog, oftalmolog i otorinolaringolog.
Rezultati prvog kliničkog i laboratorijskog pregleda omogućavaju nam da identifikujemo i procijenimo faktore rizika koji ugrožavaju normalan tok trudnoće. Faktori rizika za perinatalnu patologiju uključuju socio-biološke (starost majke ispod 18 ili preko 35 godina, profesionalne opasnosti, pušenje, alkoholizam, ovisnost o drogama); opterećena akušerska i ginekološka anamneza (visok paritet porođaja, ponovljeni ili komplikovani pobačaji, hirurške intervencije na materici i dodacima, neplodnost, pobačaj, mrtvorođenje; rođenje dece sa urođenim i naslednim bolestima, komplikovan tok prethodne trudnoće); ekstragenitalne bolesti (kardiovaskularne: srčane mane, hiper- i hipotenzivni poremećaji, bolesti urinarnog trakta, bolesti krvi, jetre, pluća, poremećena hemostaza); komplikacije stvarne trudnoće (prijetnja pobačaja, preeklampsija, polihidramnij, placentna insuficijencija, anemija, Rh i AB0 izosenzibilizacija, abnormalni položaj fetusa, trudnoća nakon poroda), kao i višeplodna trudnoća i trudnoća kao posljedica primjene tehnologija potpomognute oplodnje.
Praktično zdravoj ženi se tokom fiziološkog toka trudnoće preporučuje ponovna posjeta akušeru-ginekologu po rezultatima testova i mišljenjima ljekara 7-10 dana nakon prve posjete, a zatim jednom mjesečno do 28 sedmica, nakon 28 sedmica - 2 puta mjesečno, nakon 37 sedmica - svakih 7-10 dana. Prilikom svake povratne posjete ljekar prati krvni pritisak, u drugoj polovini trudnoće, mjeri visinu fundusa materice i obim abdomena, te procjenjuje debljanje trudnice. Sedmično povećanje telesne težine ne bi trebalo da prelazi 250-300 g. Ukupan prirast tokom jednoplodne trudnoće je u proseku 10-12 kg, a tokom višeplodne trudnoće - 20-22 kg.
Laboratorijski pregled tokom fiziološke trudnoće uključuje trostruki klinički test krvi (pri prvom posjetu, u 20. i 30. sedmici); test urina pri svakoj posjeti; dvostruki mikroskopski pregled vaginalnog iscjetka (na prvom pregledu i u 30. sedmici); Određivanje krvne grupe i Rh-grupe (ako trudnica ima Rh-negativnu krv, potrebno je da muža pregleda na Rh-grupu i odredi krvnu grupu). Wassermanova reakcija i analiza krvi na HIV se rade tri puta (pri prvoj posjeti, u 30 sedmici i 2-3 sedmice prije rođenja). Biohemijski test krvi, uključujući određivanje nivoa šećera, radi se pri prvoj poseti i u 30. nedelji trudnoće.
Svi rezultati pregleda se bilježe na posebnoj zamjenskoj kartici, koja se pacijentu daje u 23. sedmici trudnoće.
U cilju dijagnosticiranja urođenih i nasljednih patologija fetusa, sve trudnice prolaze ultrazvuk tri puta (u 10-14, 20-24 i 32-34 tjedna). Biohemijski skrining na kongenitalnu i nasljednu patologiju fetusa podrazumijeva ispitivanje krvi trudnice na PAPP-A i b-CG u 10-13 sedmici, a-fetoprotein, b-CG u 16-20 sedmici.
Osim dijagnosticiranja kongenitalnih i nasljednih patologija, ultrazvukom se utvrđuje lokacija i stanje posteljice, pokazatelji rasta fetusa, broj amnionska tečnost, stanje grlića materice. Na kraju trudnoće radi se ultrazvuk kako bi se razjasnio izgled fetusa i odredila njegova procijenjena težina. Učestalost ultrazvuka tokom trudnoće određuje se pojedinačno, uzimajući u obzir stanje majke i fetusa. Dopler mjerenja krvotoka u sistemu majka-placenta-fetus radi predviđanja i dijagnosticiranja placentne insuficijencije sprovode se od kraja prvog trimestra trudnoće.
Nakon 20 sedmica trudnoće, prilikom svake posjete, žene slušaju otkucaje srca fetusa i bilježe glavne rezultate kliničkih i laboratorijskih pretraga. Od 32. sedmice srčana aktivnost fetusa se ispituje kardiotokografijom.
Sve rizične trudnice, prema indikacijama, upućuju se na konsultacije kod relevantnih specijalista radi rješavanja pitanja produženja trudnoće i pripreme individualni plan dalje upravljanje uz pojašnjenje vremena prenatalne hospitalizacije i određivanje bolnice za porođaj. Trudnici se objašnjava potreba za pregledima i hospitalizacijom prema indikacijama.
Trudnice koje puše, piju alkohol ili se drogiraju zahtijevaju poseban nadzor. U takvim slučajevima, trudnicu treba ubediti da se javi psihijatru-narkologu u svom mestu prebivališta radi očuvanja zdravlja i zdravlja nerođenog deteta. Dalje praćenje toka trudnoće, kao i nakon porođaja, sprovodi akušer-ginekolog, po preporuci psihijatra-narkologa.
Trudnice zaražene HIV-om prati akušer-ginekolog u antenatalnoj ambulanti zajedno sa infektologom, koji u dogovoru sa teritorijalnim centrom za prevenciju i kontrolu AIDS-a propisuje kurseve odgovarajuće terapije i određuje bolnicu za porođaj.
Davanje potvrde o nesposobnosti za rad trudnicama i porodiljama. Trudnice u našoj zemlji uživaju mnoge pogodnosti. Od momenta utvrđivanja trudnoće ženama nije dozvoljen rad u nepovoljnim uslovima ili noću. Trudnice od 4. meseca trudnoće nisu obavezne da rade prekovremeno.
Kada se prebaci na laki posao, trudnica zadržava nadnica na osnovu zadnjih 6 mjeseci.
Pružane pogodnosti doprinose pravilnom toku trudnoće i razvoju fetusa u povoljnim uslovima. Potpuna upotreba svih ovih pogodnosti od strane trudnica zavisi od pravovremenog i pravilnog određivanja trajanja trudnoće.
Potvrda o nesposobnosti za rad izdaje se od 30. sedmice trudnoće u trajanju od 140 kalendarskih dana. At višestruka trudnoća Potvrda o nesposobnosti za rad zbog trudnoće i porođaja izdaje se od 28. sedmice trudnoće, dok je ukupno trajanje prenatalnog i postnatalnog odsustva 180 dana.
U slučaju komplikovanog porođaja, ženama, uključujući i one iz drugih gradova, potvrdu o nesposobnosti za rad na dodatnih 16 kalendarskih dana izdaje zdravstvena ustanova u kojoj je porođaj obavljen. U ovim slučajevima, ukupno trajanje prenatalnog i postnatalnog odsustva je 156 kalendarskih dana.
Za porođaj koji je nastupio prije 30 sedmica trudnoće i rođenje živog djeteta potvrdu o nesposobnosti za trudnoću i porođaj izdaje zdravstvena ustanova u kojoj je rođen 156 kalendarskih dana, a u slučaju mrtvorođenosti ili smrti u roku od 7 dana nakon rođenja - za 86 kalendarskih dana.
Potvrda o nesposobnosti za rad za prenatalno odsustvo u trajanju od 90 kalendarskih dana izdaje se ženama koje žive u naseljima izloženim radioaktivnoj kontaminaciji. Ukupno trajanje porodiljskog odsustva je 160 dana.
Žena koja je usvojila novorođenče izdaje potvrdu o nesposobnosti za rad od strane bolnice u mjestu rođenja na 70 kalendarskih dana od dana rođenja.
U slučaju vantjelesne oplodnje i “transfera embriona” izdaje se uvjerenje o nesposobnosti za rad za vrijeme hospitalizacije do utvrđivanja trudnoće.
OSNOVE RACIONALNE PREHRANE TRUDNICA
Principi racionalne prehrane trudnica sastoje se od pretežnog unosa proteina, dovoljnih količina masti i ograničavanja ugljikohidrata. Dijeta se sastavlja individualno, uzimajući u obzir početnu tjelesnu težinu i tok trudnoće. Ako imate prekomjernu težinu, energetsku vrijednost hrane smanjuju ugljikohidrati i masti. Trudnice s malom tjelesnom težinom trebale bi, naprotiv, povećati energetsku vrijednost ishrane uz održavanje ispravnih omjera glavnih sastojaka.
Ako u prvoj polovini trudnoće dijeta može biti relativno besplatna, onda joj se u drugoj polovini mora pristupiti strože. U drugoj polovini trudnoće obroci bi trebali biti češći (5-6 puta dnevno).
Od proizvoda koji sadrže proteine i esencijalne aminokiseline preferiraju se nemasno kuhano meso, piletina, riba, proizvodi mliječne kiseline (kefir, svježi sir, sir), mlijeko, jaja. Iz prehrane treba isključiti prženo meso, začinjena jela sa začinima, dimljeno meso i mesne supe. Količina povrća i voća nije ograničena, omogućavaju vam da bezbolno smanjite potrošnju kuhinjske soli (do 8 g u odnosu na uobičajenih 12-15 g).
Na početku trudnoće količina tečnosti (voda, supe, kompoti, čajevi, sokovi, mleko, žele) nije ograničena. U drugoj polovini trudnoće možete piti samo do 1,5 litara tečnosti dnevno kako biste izbjegli razvoj edema.
Tokom trudnoće, posebno u drugoj polovini, povećava se potreba za kalcijumom (kalcijum se koristi za izgradnju skeleta i mekih tkiva fetusa). Zbog toga je kod nekih žena veća vjerovatnoća da će razviti karijes. Dnevna doza kalcija u prvoj polovini trudnoće je 1 g, kasnije - 1,5 g, a na kraju trudnoće - 2,5 g dnevno. U pravilu, uravnotežena prehrana koja uključuje proizvode koji sadrže kalcij (sir, žumance, mlijeko) obezbjeđuje trudnici potrebe za kalcijumom.
Ishrana treba da ima dovoljno gvožđa, a dnevna potreba za njim tokom trudnoće je 7 mg. Bez egzogenog suplementa, gotovo nijedna trudnica se ne može smatrati opskrbljenom potrebnom količinom željeza, čiji nedostatak dovodi do anemije uzrokovane nedostatkom željeza. Trudnicama se preporučuje da jedu hranu bogatu gvožđem: džigericu, crveno meso, pasulj, zeleno povrće, sušeno voće, žitni hleb.
U trudnoći se približno udvostručuje potreba za vitaminima koji su neophodni kako za fiziološki tok metaboličkih procesa kod majke, tako i za pravilan razvoj fetusa. Visoke potrebe za vitaminima zadovoljavaju se, pored hrane, dodatnim propisivanjem vitamina i mikroelemenata, posebno zimi i u proljeće. Dodatni unos vitamina je od posebnog značaja za trudnice sa višeplodnom trudnoćom i za pušače. Strogim vegetarijancima prepisuje se vitamin B12.
Dodatni unos folne kiseline (prije trudnoće i u njenim ranim fazama) smanjuje rizik od razvojnih abnormalnosti centralnog nervnog sistema fetusa (defekti neuralne cijevi).
REŽIM I LIČNA HIGIJENA TRUDNICA
Trudnoća je fiziološki proces koji zahtijeva promjenu radne rutine i pridržavanje higijenskih pravila. U skladu sa zakonom, trudnice su oslobođene noćnog rada povezanog sa podizanjem i pomicanjem teških predmeta, vibracijama, izlaganjem visokim temperaturama, povećanim zračenjem ili hemikalijama koje mogu štetno uticati na fetus. Također se preporučuje privremeno ograničavanje aktivnosti na one sportove koji uključuju teške fizičke aktivnosti.
Sjedilački način života (hipodinamija) također može negativno utjecati na tok trudnoće i porođaja, pa se trudnicama preporučuje šetnje na svježem zraku u bilo koje doba godine. Trajanje i tempo hodanja treba da budu srazmerni stepenu kondicije, starosti i zdravstvenom stanju trudnice.
Veoma važno miran san najmanje 8 sati u dobro provetrenom prostoru. Upotreba tableta za spavanje je nepoželjna, prema indikacijama se propisuju pripravci od matičnjaka i valerijane.
Pitanja seksualne higijene zaslužuju pažnju. Seksualne aktivnosti treba ograničiti u prva 2-3 mjeseca i poslednjih meseci trudnoća. Stroža ograničenja primjenjuju se na pacijentkinje s prijetećim pobačajem i sa komplikovanom akušerskom anamnezom.
Trudnica treba da izbegava kontakt sa pacijentima sa zaraznim bolestima. Neophodno je eliminisati sva žarišta infekcije koja su se javila prije i tokom trudnoće (tonzilitis, karijes i druge upalne bolesti zuba, kolpitis, furunkuloza itd.)
Nega kože tokom trudnoće je veoma važna. Da bi se osigurale složene funkcije kože, potrebno je pratiti njenu čistoću (tuširanje, brisanje). Time se pospješuju izlučivanje, disanje i druge funkcije kože, blagotvorno djeluje na vaskularni i nervni sistem, reguliše san i druge aktivnosti organizma. Treba izbegavati intenzivno izlaganje sunčevoj svetlosti. Kako biste spriječili nastanak trudničkih ožiljaka na trbuhu i mliječnim žlijezdama, preporučuje se korištenje posebnih krema.
Prevencija ispucalih bradavica i mastitisa sastoji se u svakodnevnom pranju mliječnih žlijezda vodom sobne temperature, nakon čega slijedi brisanje frotirnim ručnikom. Za suhu kožu, 2-3 sedmice prije porođaja, korisno je svakodnevno mazati kožu mliječnih žlijezda, uključujući i areolu, neutralnom kremom ( krema za bebe i sl.). Vazdušne kupke za mliječne žlijezde provode se 10-15 minuta nekoliko puta dnevno. Za ravne i izvrnute bradavice preporučuje se masaža, koju ženu podučava ljekar ili babica.
Odjeća za trudnice treba da bude udobna i da ne ometa respiratornu, izlučnu, termoregulatornu i druge funkcije kože. Trebali biste nositi udobne grudnjake koji vam ne ograničavaju grudi. Da bi se izbjegla kongestija, mliječne žlijezde trebaju biti u povišenom položaju. U drugoj polovini trudnoće preporučuje se nošenje posebnog prenatalnog zavoja.
PRINCIPI PRIPREME TRUDNICA ZA POROĐAJ
Fiziopsihoprofilaktička priprema uključuje individualni razgovori i predavanja (psihoprofilaktička obuka); specijalni časovi gimnastike; korištenje prirodnih faktora (svjetlo, zrak, voda) za poboljšanje zdravlja i korištenje fizikalne terapije.
Psihoprofilaktička priprema je usmjerena na uklanjanje negativnih emocija i formiranje pozitivnih uvjetno-refleksnih veza - otklanjanje straha od porođaja i porođajnih bolova, privlačenje aktivnog učešća u činu porođaja.
Psihoprofilaktički pripravak značajno smanjuje porođajne bolove, ima višestruko, posebno organizaciono djelovanje na ženu i potiče povoljan tijek trudnoće i porođaja.
Metoda je apsolutno bezopasna za majku i fetus, tako da nema kontraindikacija za njenu masovnu upotrebu. Nedostatak je potreba za mukotrpnim i dugotrajnim individualni rad sa pacijentom.
Metod psihoprofilaktičkog treninga u našoj zemlji predložio je I.Z. Velvovsky i K.I. Platonov (1940). Kasnija metoda je poboljšao G.D. Read (1944), F. Lamaze (1970) i ima široku primjenu u mnogim zemljama svijeta.
Glavni ciljevi psihofiziološke pripreme trudnice za porođaj:
Razviti svjestan stav prema trudnoći, naučiti porođaj doživljavati kao fiziološki proces;
Stvoriti dobru emocionalnu pozadinu i povjerenje u povoljan tok trudnoće i završetak porođaja;
Naučite mobilizirati svoju volju da pobijedite strah od porođaja.
Prilikom prvog susreta sa trudnicom potrebno je saznati njen odnos prema trudnoći, odnosima u porodici, obrazovanju, profesiji, psihičkoj traumi, te utvrditi ideju trudnice o porođaju (strah od porođaja, strah od bola). Važno je saznati karakterološke karakteristike trudnice, njene emocionalne i voljnosti. Trudnice sa psihičkim problemima mogu se uputiti na konsultacije medicinskom psihologu ili psihoterapeutu.
Uz individualni psihoprofilaktički rad, koji akušer-ginekolog obavlja pri svakoj posjeti trudnici, preporučuje se grupna nastava o psihoprofilaktičkoj pripremi za porođaj.
Unutrašnjost sobe za grupnu nastavu treba stvoriti psihološku udobnost za pacijenta. Kancelarija treba da ima kauč ili udobne stolice, set vizuelnog materijala (crteži, stolovi, dijapozitivi, filmovi) koji objašnjavaju čin rođenja.
Za časove psihoprofilaktičke obuke formiraju se grupe od 6-8 osoba, po mogućnosti uzimajući u obzir psihoemocionalni status pacijenata.
Časovi počinju u 33-34 sedmici trudnoće i održavaju se jednom sedmično tokom mjesec dana (4 časa po 25-30 minuta). Prva lekcija može trajati oko sat vremena.
Prva lekcija sastoji se od uvodnog i glavnog dijela. U uvodnom dijelu govore o kontrolisanju aktivnosti tokom porođaja kroz voljni napor. Možete podučavati autogeni trening i samomasažu prstima određenih područja (sakrum, donji dio trbuha). Upotreba samomasaže prstima tijekom porođaja pomaže u ublažavanju psihoemocionalnog stresa i smanjenju porođajnih bolova.
Glavni dio daje kratke informacije o građi ženskih genitalnih organa, razvoju fetusa i sistemu majka-placenta-fetus. Ističe se da je materica okruženje za fetus. Potrebno je predstaviti porođaj kao prirodni fiziološki čin, objasniti periode porođaja, skrenuti pažnju trudnicama na sposobnost raspodjele snaga tokom porođaja, te slijediti upute medicinskog osoblja.
Da bi se učvrstile stečene vještine, trudnicama se preporučuje da vježbe ponavljaju kod kuće 7-10 minuta.
On druga lekcija Doktor objašnjava fiziologiju prve faze porođaja. Objasniti mehanizam kontrakcija koje doprinose dilataciji grlića materice. Trudnicama se nude tehnike za smanjenje bolova pri kontrakcijama, objašnjenje kako pravilno disati tokom kontrakcija i ublažavanje napetosti mišića između kontrakcija (glađenje donjeg abdomena dlanovima od srednje linije prema stranama; kada leže na boku, pritiskati palčeve na sacrum; kada leži na leđima, palčevi prelaze napred preko grebena karličnih kostiju).
On treća lekcija Trudnice se upoznaju sa tokom druge faze porođaja. Objasnite šta je guranje i kako promovirati pravo rođenje dijete. Obavještavati o naknadnom i ranom postporođajnom periodu, o gubitku krvi tokom porođaja. Uvjerene su da je važno pridržavati se preporuka babice tokom porođaja, a treninge sprovode sa zadržavanjem daha i, obrnuto, čestim plitkim disanjem. Oni ti govore kako da guraš.
On četvrta lekcija Ukratko ponovite cijeli tok prethodnih lekcija i učvrstite stečene vještine i tehnike.
Fizičke vježbe preporučuje se sa ranih datuma trudnoća. Ove vježbe su usmjerene na treniranje disanja i mišićnih grupa koje će morati posebno da rade tokom porođaja (trbušni mišići, mišići dna karlice). Časovi fizičke kulture se izvode pod vodstvom instruktora fizikalne terapije.
PRENATALNA DIJAGNOSTIKA
Prenatalna dijagnoza ima za cilj prepoznavanje urođenih malformacija i hromozomskih bolesti fetusa tokom trudnoće do 22 nedelje. Prenatalna dijagnoza uključuje medicinsko genetičko savjetovanje, neinvazivne (ultrazvuk, proučavanje biohemijskih serumskih markera u prvom i drugom tromjesečju) i invazivne (biopsija horionskih resica, amniocenteza, kordocenteza, placentocenteza) metode pregleda, kao i preimplantacijsku dijagnostiku tijekom vantjelesne oplodnje. .
Prilikom formiranja rizične grupe za kongenitalne anomalije razvoja fetusa, moraju se uzeti u obzir sljedeći faktori:
Starost majke je preko 35 godina;
Prisustvo djeteta sa urođenom patologijom u porodici;
Nasljedne bolesti u porodici, krvno srodstvo supružnika;
Profesionalne opasnosti i opasnosti po životnu sredinu;
Alkoholizam, ovisnost o drogama;
Neplodnost, zamrznuta trudnoća, istorija spontanih pobačaja;
Opasnost od pobačaja, uzimanje teratogenih lijekova, virusne infekcije u prvom tromjesečju ove trudnoće.
Otprilike 13% trudnica koje nisu u riziku rađaju djecu s urođenim anomalijama, pa su skrining studije indicirane u ranoj trudnoći.
Skrining (neinvazivne) metode prenatalne dijagnoze uključuju: ultrazvuk u 10-13 i 20-22 sedmice; određivanje nivoa PAPP-A (proteina u plazmi povezanog sa trudnoćom) i b-CG u 10-13 sedmica, a-FP i b-CG u 16-20 sedmica).
Ultrazvukom u 10-13 sedmici mogu se vizualizirati grube malformacije centralnog nervnog sistema (anencefalija, meningokela, velike kile kičme, ageneza organa, velike skeletne anomalije). Sonografski markeri hromozomske patologije u prvom tromjesečju trudnoće uključuju neimuni fetalni hidrops, omfalokele, agenezu ili aplaziju nosne kosti, megacističnu (povećanu bešiku), diskrepanciju (smanjenje) kokcigealno-parijetalne veličine embriona sa embrionom. Dob. Velika važnost se pridaje povećanju debljine nuhalnog prostora (slika 8.1) - eho-negativne zone između kože fetusa i mekih tkiva vratne kičme.
Rice. 8.1. Oticanje nuhalne translucencije
Ultrazvuk u drugom tromjesečju trudnoće (20-22 tjedna) može dijagnosticirati gotovo sve anomalije razvoja fetusa. Raspon markera hromozomske patologije fetusa otkrivenih u drugom tromjesečju mnogo je širi nego u prvom tromjesečju. Tu spadaju ciste horoidnih pleksusa lateralnih ventrikula mozga, suvišni cervikalni nabor, ventrikulomegalija, abnormalni oblici lubanje („jagoda“, „limun“) i malog mozga („banana“), pijelektazija, cistični higrom vrata , hiperehogenost crijeva, neimuni hidrops fetalis, simetrični oblik ograničenja fetalnog rasta (slika 8.2).


Otkrivanje malformacija u prvom i drugom tromjesečju služi kao osnova za prekid trudnoće. Ehomarkeri hromozomske patologije određuju indikacije za fetalnu kariotipizaciju.
Metode skrininga za dijagnosticiranje kongenitalnih i nasljednih patologija fetusa također uključuju određivanje nivoa biohemijski serumski markeri u krvi majke (PAPP-A, a-FP, b-CG). Nivoi PAPP-A i b-CG određuju se u 10-13 sedmici, a-FP i b-CG - u 16-20 sedmici.
Tokom trudnoće sa fetusom sa Downovim sindromom, nivo PAPP-A je niži, a nivo b-CG viši od normalnog za odgovarajuću gestacijsku dob.
Povećanje koncentracije a-FP i smanjenje nivoa b-hCG u krvi majke može ukazivati na malformacije centralnog nervnog sistema (anencefalija, encefalocela, spina bifida), prednjeg trbušnog zida (omfalokela, gastrošiza), i lice (rascjep usne i tvrdog nepca). Smanjeni nivoi a-FP povezani su sa povećanim rizikom od Downovog sindroma kod fetusa.
Odstupanja od norme u nivoima PAPP-A, a-FP i b-CG nisu apsolutno specifična za kongenitalnu patologiju fetusa. Na nivoe biohemijskih markera utiču:
Patologija posteljice: hipo- i hiperplazija, ciste, tumori, područja abrupcije;
Tjelesna težina trudnice;
Dijabetes melitus, bolest jetre, gestoza;
Rhesus konflikt;
Višeplodna trudnoća, zamrznuta trudnoća, prijeti pobačaj, intrauterina smrt fetusa.
Na osnovu faktora rizika, kao i rezultata skrining pregleda (ultrazvuk u 10-13 i 20-22 nedelje, PAPP-A i b-CG u 10-13 nedelja, a-AF i b-CG u 16-20 nedelja sedmicama), formiraju se indikacije za invazivne metode prenatalne dijagnostike.
Efikasnost dijagnosticiranja hromozomske patologije povećava se upotrebom kompjuterskih programa koji izračunavaju individualni rizik od nasljedne bolesti kod fetusa. Ovi programi uzimaju u obzir starost pacijentice, gestacijsku dob, debljinu nuhalne translucencije i nivoe biohemijskih markera u serumu. Rizik od fetalne hromozomske patologije od više od 1 na 250 smatra se visokim (vrijednost praga) i indikacija je za invazivnu prenatalnu dijagnostiku u svrhu fetalne kariotipizacije.
TO invazivne metode prenatalna dijagnostika, koja omogućava citogenetsku studiju tkiva fetalnog porijekla, uključuje biopsiju horionskih resica (8-12 sedmica), amniocentezu (16-22 sedmice, uključujući rano u 13-14 sedmici), kordocentezu (od 22 sedmice), placentocentezu (II trimestar), biopsija fetalnog tkiva (II trimestar). Izbor metode invazivne intervencije ovisi o stadiju trudnoće i tehničkim mogućnostima laboratorije.
Indikacije za upotrebu invazivnih metoda prenatalne dijagnostike: ehomarkeri hromozomske patologije fetusa, promene nivoa biohemijskih markera u krvnom serumu trudnice, kao i visok rizik od rođenja deteta sa hromozomskom patologijom izračunat prema program (više od 1 od 250).
Invazivne metode prenatalne dijagnostike omogućavaju dijagnosticiranje svih oblika kromosomske patologije fetusa, određivanje spola fetusa, ali i molekularnu dijagnostiku niza uobičajenih nasljednih bolesti (hemofilija, fenilketonurija, cistična fibroza, Duchenneova mišićna distrofija , itd.).
Preimplantaciona genetska dijagnoza. IN poslednjih godina Prilikom vantjelesne oplodnje vrši se preimplantaciona genetska dijagnostika.
Kromosomski defekti se otkrivaju biopsijom embriona u fazi 6-8 blastomera (slika 8.3) ili polarnog tijela (slika 8.4).

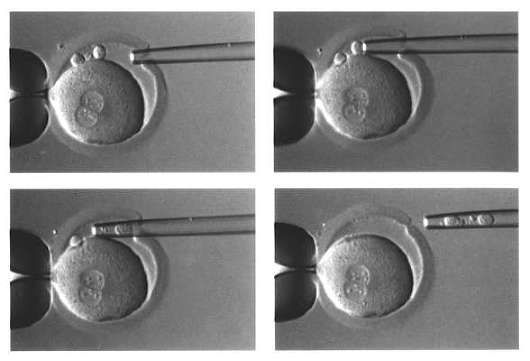
Preimplantaciona dijagnoza tokom vantelesne oplodnje pomaže u sprečavanju prenosa embriona sa genetskim bolestima.
Tok i vođenje prve faze porođaja - perioda dilatacije
Period dilatacije počinje pojavom redovnih (ponavljajući se svakih 10 minuta) kontrakcija, praćenih procesom formiranja ždrijela maternice (fuzija vanjskog i unutrašnjeg ždrijela cervikalnog kanala). Obično u tom periodu dolazi do ispuštanja plodove vode, može biti rano ili blagovremeno.
Kada počne pisati ovaj dio akademske istorije porođaja, student se mora sjetiti općih principa vođenja prve faze porođaja.
1. Praćenje opšteg stanja porodilje. Da biste to učinili, potrebno je pratiti stanje porodilje, njene pritužbe i boju kože. Svakih sat vremena potrebno je izmjeriti krvni pritisak majke, izbrojati i procijeniti puls, te podatke unijeti u povijest porođaja.
U slučaju kršenja stanja majke, potrebno je prije svega utvrditi njihove uzroke, a zatim odlučiti o metodama za njegovo ispravljanje.
2. Procjena prirode porođaja – učestalost, trajanje, intenzitet kontrakcija.
Da bi procijenio prirodu porođaja, doktor sjeda s desne strane porodilje i, stavljajući dlan na njen trbuh u predjelu fundusa maternice, pomoću štoperice određuje trajanje 3-4 kontrakcije. u redu i pauze između nas. Intenzitet kontrakcija se procjenjuje palpacijom po stepenu povećanja napetosti materice tokom kontrakcija.
Priroda rada može se ocijeniti kroz njegovu objektivnu registraciju. Konkretno, u praktičnom akušerstvu trenutno se koriste uređaji različitih marki tipa "Fetal Monitor" (kardiotokografi) za istovremenu procjenu stanja fetusa i prirode kontrakcija. Ako je praćenje stanja fetusa i prirode kontraktilnosti maternice (SMA) vršeno tokom porođaja, onda je potrebno opisati rezultate ove studije. Sa ocjenom od 8 bodova, stanje fetusa se ocjenjuje kao dobro, 7 bodova - granično, sa rezultatom od 6 (ili manje) bodova kompenzacijske sposobnosti fetusa su naglo smanjene.
3. Procjena efektivnosti rada. Efikasnost porođaja se ocenjuje stepenom otvaranja ždrela materice i kontrolom pomeranja glave napred.
Stepen otvaranja ždrela materice može se kontrolisati eksternim tehnikama (Schatz-Unterberger i Rogovin tehnika) i internim akušerskim pregledom koji se izvodi prema odgovarajućim indikacijama.
Schatz-Unterbergerov manevar se može koristiti tokom kontrakcije sa ispražnjenom bešikom i otvorom ždrela više od 4 cm.Na visini kontrakcije palpira se kontrakcijski prsten koji se definiše kao valjak koji ide horizontalno, paralelno sa simfizom. pubis. Stepen otvaranja ždrijela materice odgovara udaljenosti od simfize pubisa do kontrakcijskog prstena (u cm ili u poprečnim prstima). Kada je ždrijelo potpuno prošireno, kontrakcijski prsten se nalazi 4-5 p/p (10 cm) iznad gornje ivice pubisa.
Rogovinova tehnika je manje precizna, informativna je samo kod žena prosječne visine sa prosječnom težinom fetusa. Rogovin manevar treba koristiti van borbe. Kako se otvor maternice otvara, fundus materice se približava ksifoidnom nastavku sternuma. Što je fundus maternice bliže ksifoidnom nastavku sternuma, to je veći stepen otvaranja ždrijela. Prije početka porođaja, fundus maternice se obično nalazi 5 podsekcija ispod ksifoidnog nastavka sternuma. Izvan kontrakcije, trebalo bi da odredite koliko je p/p postavljeno između fundusa materice i ksifoidnog nastavka sternuma, a zatim oduzmite ovaj broj od 5. Dobijena brojka će pokazati stepen otvaranja ždrela u p/p. Na primjer, fundus materice se nalazi 3 p/p ispod ksifoidnog nastavka sternuma, 5-3=2. Posljedično, otvor ždrijela je 2 p/p = 4 cm.. Kod punog proširenja ždrijela, fundus materice izvan kontrakcije se određuje na ksifoidnom nastavku sternuma.
Pokreti glave prema naprijed tokom porođaja se prate pomoću 3-4 Leopold-Levitsky tehnike, s tim da je 4. tehnika informativnija. Prilikom spuštanja glave u karličnu šupljinu možete koristiti Piskachekov manevar, koji se koristi ako se prilikom izvođenja III i IY Leopold-Levitskog manevra ne otkrije glava iznad ulaza u m/s. Porodilica leži na leđima sa savijenim kolenima i rastavljenim nogama.
Komentari. Treba imati na umu da su eksterne metode za procjenu stupnja dilatacije ždrijela maternice subjektivne i ne moraju uvijek odražavati pravu sliku procesa porođaja. Objektivna metoda za procjenu porođajne aktivnosti je interni akušerski pregled. Na osnovu rezultata ovog istraživanja i napredovanja prezentovanog dela fetusa, napravljen je grafički snimak - partogram. Partogram vam omogućava da predvidite slabljenje porođaja i izvršite njegovu pravovremenu korekciju.
Doktor koji vrši pregled, omotajući kažiprst i srednji prst sterilnom salvetom, postavlja ih duž bočne ivice velikih usana na granici donje i srednje trećine. Istežući tkiva velikih usana, prsti se usmjeravaju duž žičane ose karlice, palpiraju glavu (kroz meka tkiva usana, bez umetanja prstiju u vaginu porodilje). Ako se glava spustila u karličnu šupljinu, lako se može dohvatiti prstom za ispitivanje.
4. Praćenje stanja fetusa.
Procjena stanja fetusa tokom porođaja može se provesti pomoću uređaja za praćenje. U nedostatku hardverskog praćenja, otkucaji srca fetusa se slušaju akušerskim stetoskopom na minut svakih 30 minuta. sve dok amnionska tečnost ne pukne, svakih 10 minuta. nakon rupture amnionske tečnosti. Otkucaji srca fetusa se čuje tokom pauze između kontrakcija. Kada je fetus u zadovoljavajućem stanju, njegov broj otkucaja srca varira između 120-160 otkucaja u minuti. Ako se praćenje provodi tokom porođaja, potrebno je dati kvalitativnu procjenu fetalnog kardiotokograma koristeći Fisherovu skalu ocjenjivanja. Sa ocjenom od 8 bodova, stanje fetusa se ocjenjuje kao dobro, 7 bodova - granično, sa rezultatom od 6 (ili manje) bodova kompenzacijske sposobnosti fetusa su naglo smanjene.
5. Uočavanje prirode iscjedka iz porođajnog kanala. Tokom fiziološkog toka porođaja, plodna voda se obično izliva na kraju perioda dilatacije uz potpunu ili gotovo potpunu dilataciju ždrijela maternice - to je pravovremeno pražnjenje amnionske tekućine. Ispuštanje amnionske tečnosti tokom porođaja sa nepotpunim otvaranjem grla naziva se ranim. Kada se amnionska tečnost oslobodi, treba proceniti njenu prirodu. Amnionska tečnost treba da bude bezbojna, bez ikakvih nečistoća i bez mirisa. Pojava nečistoća mekonija u amnionskoj tečnosti, njihova tamne boje, ukazuju na kroničnu ili akutnu hipoksiju fetusa. Neprijatan miris ispuštene plodove vode i njena zamućenost ukazuju na infekciju membrana (horioamnionitis).
Puknuće plodove vode može biti iskomplikovano (u nedostatku punog kontaktnog pojasa) prolapsom pupčane vrpce ili mekih dijelova fetusa. Stoga je ruptura plodove vode (blagovremena ili neblagovremena) obavezna indikacija za hitan interni akušerski pregled. U ovom slučaju, procedura za studiju i njen opis su isti kao i za prijem porodilje.
Nakon svakog internog akušerskog pregleda, liječnik mora formulirati dijagnozu (karakterizirajući ovu fazu porođaja) i napisati zaključak u kojem određuje svoju taktiku za daljnje vođenje porođaja.
Pojava krvarenja ili drugog patološkog iscjetka iz porođajnog kanala tokom dilatacije ukazuje na ozbiljnu komplikaciju porođaja i zahtijeva hitnu medicinsku intervenciju.
Prvi klinički znak koji ukazuje na kraj perioda otvaranja i početak perioda izbacivanja obično je potpuno otvaranje ždrijela maternice i pojava pokušaja - kontrakcijama maternice (kontrakcija) pridružene su kontrakcije dijafragme, mišića prednjeg trbušnog zida, a kasnije, kako se prezentovani dio kreće duž porođajnog kanala, kontrakcije parijetalnih mišića zdjelice i mišića dna zdjelice. Međutim, među gore navedenim znakovima perioda izbacivanja, glavna potvrda završetka perioda dilatacije je uspostavljanje potpune dilatacije ždrijela maternice. Prisustvo potpune dilatacije ždrijela maternice može se otkriti pomoću Schatz-Unterbergerove i Rogovin tehnike. Ako se u to vrijeme oslobađa amnionska tekućina, tada se radi interni akušerski pregled, koji potvrđuje podatke vanjskog pregleda.
Završetak prve faze porođaja i početak perioda izbacivanja potvrđeni su pomakom glave prema naprijed, koji se utvrđuje pomoću IY Leopold-Levitskog manevra i Piskachekovog manevra.
Potrebno je napomenuti tačno vrijeme završetka prve i početka druge faze porođaja.
Tok i upravljanje periodom protjerivanja (2 faze porođaja)
Period izbacivanja počinje potpunim otvaranjem ždrijela maternice i završava se izbacivanjem posljednjeg fetusa.
Tokom perioda izgnanstva, pridržavaju se istih principa upravljanja radom kao iu prvom periodu, sa nizom karakteristika:
1) praćenje i korekcija stanja majke;
2) kontrolu prirode i efikasnosti generičkih snaga izbacivanja (guranja);
3) praćenje stanja fetusa (čuju se otkucaji srca ploda nakon svakog pokušaja u sredini pauze!);
4) kontrola napredovanja prezentovanog dela fetusa;
5) stanje porođajnog kanala
6) procena prirode iscedka iz porođajnog kanala
7) praćenje stanja donjeg segmenta materice. Kada se palpira na visini pokušaja, kontrakcijski prsten ne bi trebao porasti iznad 4-5 p/p iznad nivoa pubisa. Izvan kontrakcija, palpacija donjeg segmenta materice treba da bude bezbolna
8) vođenje pokušaja
Aktivno upravljanje periodom izbacivanja počinje nakon završetka faze unutrašnje rotacije glave fetusa.
Uz pravilan tijek perioda izbacivanja, pomicanje fetusa naprijed događa se prilično brzo. Kada se glava fetusa pomakne iz uskog dijela karlice u ravan zdjeličnog izlaza, glava počinje da izlazi iz genitalnog proreza na visini pokušaja, nestaje izvan pokušaja (ugrađivanje glave). U ovoj fazi perioda protjerivanja počinju pripreme za porođaj.
S početkom erupcije glave (glava, koja se pojavila iz genitalnog proreza trudnice na vrhuncu pokušaja, ne nestaje nakon njenog završetka), oni počinju pružati prednosti za zaštitu međice. . Svrha ovog priručnika je da spriječi brzo proširenje glave, čime se sprječava traumatizacija glave fetusa i ruptura perineuma majke.
Pogodnost se sastoji od sljedećih tačaka:
1) sprečavanje preranog ekstenzija glave;
2) iznošenje glave iz pokušaja;
3) smanjenje perinealne napetosti zbog okolnih tkiva;
4) regulisanje guranja;
5) uklanjanje ramenog pojasa.
Komentari. Potrebno je opisati kliničko vođenje 2. faze porođaja, a posebno kako se pratilo stanje porođajnice, fetusa i iscjedak. Detaljan opis prednosti perinealne zaštite se ne preporučuje.
Istorija porođaja treba da sadrži tačan datum i vreme rođenja fetusa.
Nakon rođenja, stanje novorođenčeta se procjenjuje pomoću Apgarove skale - na kraju 1. i nakon 5 minuta. nakon rođenja.
Potrebno je opisati Apgar skor u obliku tabele i dati procjenu novorođenčeta. Izvucite zaključak o njegovom stanju. Zdrava novorođenčad imaju ocjenu 8-10 bodova, odnosno u zadovoljavajućem su stanju.
Navedite u anamnezi da li je novorođenče odmah prikačeno za majčinu dojku; ako nije, onda navedite zašto.
Prvi toalet za novorođenče
Prvi toalet novorođenčeta obavlja se u dvije faze, ali treba imati na umu savremene pristupe individualnom vođenju porođaja i ulogu osoblja u podržavanju bliskog kontakta koža na kožu između majke i djeteta.
I faza (izvodi se na porođajnom stolu):
1) usisavanje sluzi iz gornjih disajnih puteva novorođenčeta vrši se prema indikacijama. Učenik mora navesti da li su ove aktivnosti sprovedene
2) stezanje i presecanje pupčane vrpce (opisati kada, na kojoj udaljenosti od pupčane vrpce, kako i sa kojim instrumentima se izvodi i u kom periodu od rođenja):
3) prevencija konjuktivitisa (detaljno opisati postupak - kojim lijekom, kojim materijalom, kojim redoslijedom).
Nakon prve faze tretmana, odmah na porođajnom stolu, na ruke novorođenčeta se vežu sterilne „narukvice“ na kojima se navodi puno ime porodilje, pol djeteta, sat i datum rođenja i N od porođaja. istorija rođenja. Novorođenče se stavlja na majčinu dojku u nedostatku kontraindikacija, koje utvrđuje neonatolog, vodeći računa o spolu majke, prisutnosti ili odsustvu razvojnih mana.
Nakon kontakta “kože” sa majkom, novorođenče se prebacuje na zagrijani sto, gdje se provodi druga faza toaleta novorođenčeta:
1) tretman pupčane vrpce (izvodi se u strogo aseptičnim uslovima) - detaljno opisati na kojoj udaljenosti od pupčane vrpce se postavlja ligatura ili plastična bravica, na kojoj udaljenosti od ligature (proteza) je ostatak pupčane vrpce odsječen, kako se provjerava hemostaza u sudovima pupčane vrpce, koji alati i materijali se koriste. Opravdajte izbor tehnike liječenja pupčane vrpce.
2) antropometrija novorođenčeta: merenje obima glave po direktnoj veličini, obima grudnog koša, merenje visine novorođenčeta, njegove težine.
Novorođenče u porođajnoj sali pregleda neonatolog. Nakon toga, novorođenče se oblači i ponovo stavlja na grudi majke. Popunite "Historiju razvoja novorođenčeta". U nedostatku kontraindikacija, on i njegova majka se naknadno prebacuju na postporođajno odjeljenje kohabitacija"Majka i dijete".
Opišite ciljeve ranog vezivanja novorođenčeta za majčinu dojku.
Menadžment treće faze porođaja
Period nakon porođaja počinje odmah nakon rođenja fetusa (posljednji, ako se radi o višeplodnoj trudnoći) i završava rođenjem posteljice. Njegovo fiziološko trajanje kod većine žena je 5-10 minuta. Maksimalno trajanje 3 perioda je 30 minuta. Upravljanje periodom sukcesije zavisi od njegove faze:
Faza 1 (tonična kontrakcija materice) traje 3-4 minuta - liječenje je konzervativno, ali na samom početku (kraj perioda izbacivanja - početak perioda poslije porođaja) krvarenje se sprječava jednom injekcijom od 1,0 (5 IU) oksitocin intramuskularno ili intravenozno 0,02% rastvor metilergometrina (0,05 ili 1,0 ml na 20 ml fiziološkog rastvora). Lijek se primjenjuje polako tokom 3-4 minute, stimulirajući produženu toničnu kontrakciju materice.
II) faza (odvajanje posteljice) - zbrinjavanje se nastavlja konzervativno, jer Intervencija u ovoj fazi može uzrokovati neusklađenost kontrakcija materice i davljenje posteljice, što može rezultirati krvarenjem.
Faza III (pražnjenje placente) - aktivno liječenje.
U periodu posle porođaja porodilja je pod stalnim nadzorom lekara i babice.
Prilikom opisivanja toka i upravljanja periodom sukcesije potrebno je tokom faze I:
1) proceni stanje porodilje;
2) opisati kako i kada je spriječeno krvarenje;
3) kako je evidentiran gubitak krvi.
Tokom faze II pratite veličinu i oblik materice i pojavu znakova odvajanja posteljice.
Potrebno je opisati 2-3 vizualna znaka odvajanja placente (Schroederov znak, znak pješčanog sata, Alfeldov znak, itd.), nakon čijeg se pojave provjerava palpacijski znak Küstner-Chukalova.
Pojava znakova odvajanja placente ukazuje na kraj II faze postporođajnog perioda i početak faze oslobađanja posteljice (III).
U istoriji porođaja treba navesti koji su znaci odvajanja placente uočeni, kako je došlo do odvajanja posteljice, da li je bilo potrebno pribeći metodama odvajanja odvojene posteljice (Abuladze, Crede-Lazarevich) i opisati detaljno o njihovoj metodologiji, ako su korištene. Opišite kako je došlo do rođenja posteljice (po fetalnoj površini posteljice ili majčinoj) i na osnovu toga donesite zaključak o mehanizmu odvajanja posteljice (prema Schultzeu ili Duncanu).
Metoda pregleda posteljice detaljno je opisana u anamnezi porođaja.
Zaključak o rezultatu pregleda posteljice (veličina, integritet, karakteristike, ruptura membrana), o količini gubitka krvi tokom porođaja i njenoj usklađenosti sa prihvatljivim gubitkom krvi bilježi se u anamnezi. U situacijama kada gubitak krvi tokom porođaja prelazi dozvoljenu granicu, potrebno je nadoknaditi volumen cirkulirajuće krvi.
Navedite trajanje porođaja po periodu i ukupno.
Liječenje ranog postporođajnog perioda
Rani postporođajni period traje 24 sata. Žena nakon porođaja ostaje u porodilištu 2 sata. Opišite iz kojih razloga je ženi nakon porođaja potrebno stalno praćenje tokom ovog perioda. Znati karakteristike hemostaze placentnog mjesta, pravila prijenosa na odjel "Majka i dijete".
U ranom postporođajnom periodu:
1) praćenje stanja porodilje (krvni pritisak, puls, telesna temperatura);
2) kontrola visine fundusa materice, njegove veličine i gustine.
3) kontrola zapremine i intenziteta krvavog iscedka iz porođajnog kanala.
Rezultati ovog posmatranja se bilježe u povijesti rođenja.
Pregled porođajnog kanala vrši se prema indikacijama. U nedostatku vanjskog krvarenja, povreda perineuma ili mekih porođajnih kanala, možete se suzdržati od toga. Ako je indikovano, porođajni kanal se pregledava odmah nakon rođenja pomoću ogledala. Opišite rezultat inspekcije, ako postoji. Ukoliko su otkrivene povrede mekog porođajnog kanala, opisati tehniku vraćanja njihovog integriteta, gubitak krvi tokom pregleda i metode ublažavanja bolova.
Epikriza ublažavanja porođajnih bolova. Trebalo bi ukazati na učinak psihoprofilaktičke pripreme za porođaj. Ocjenjuje se kao "potpuno", "djelimično", "odsutno".
Prije premještaja porođajke na postporođajno odjeljenje sastaviti transfernu epikrizu, u kojoj se vrlo kratko opisuju karakteristike toka porođaja, procjenjuje se stanje porodilje u trenutku prelaska iz porodilišta (navesti ukupan gubitak krvi tokom porođaja i ranog postporođajnog perioda) i zakazuje termine za vođenje porodilje u postporođajnom odjeljenju.
Prognoza toka postporođajnog perioda, koja uzima u obzir prirodu i trajanje porođaja, trajanje bezvodnog intervala, gubitak krvi, prisustvo ili odsutnost ozljeda porođajnog kanala itd.
Briga za porodilju u postporođajnom odjelu
Porodilac pod nadzorom student pregleda u postporođajnom odjeljenju najmanje dva puta. Za upoznavanje sa fiziologijom postporođajnog perioda, za pravilnu procjenu involucije genitalnih organa nakon porođaja i formiranja laktacije, potrebno je pregledati porodilju neposredno nakon porođaja (1-2 dana) i prije otpusta. iz akušerske bolnice (4-5 dana).
Upravljanje postporođajnim periodom opisano je prema sljedećoj shemi:
1) datum pregleda, dan postporođajnog perioda porodilje:
2) procena opšteg stanja porodilje (pritužbe, boja kože, telesna temperatura, puls, krvni pritisak):
3) stanje mlečnih žlezda (nastanak laktacije, prisustvo ili odsustvo znakova laktostaze), bradavica (njihov oblik, prisustvo ili odsustvo pukotina);
4) palpacija abdomena, palpacija materice - njena gustina, prisustvo ili odsustvo bola pri palpaciji, položaj fundusa materice u odnosu na pupak ili gornju ivicu simfize pubisa;
5) priroda lohija (njihova boja, količina, miris);
6) stanje vulve i međice (otok, zapaljenske promene, stanje šavova, ako su postavljeni);
7) fiziološke funkcije.
Nakon opisa dnevnika potrebno je zakazati termine za dan pregleda porodilje.
Epikriza porođaja
Potrebno je ukratko osmisliti prirodu i ishod porođaja:
1) ukratko ponoviti lične podatke (starost porodilje, paritet rođenih)
2) navesti fazu porođaja i pritužbe majke pri prijemu u porodilište
3) trajanje, karakteristike toka i vođenje prve faze porođaja
4) trajanje, karakteristike perioda izgnanstva
5) opisati pol, težinu, dužinu novorođenčeta, Apgar skor, prisustvo ili odsustvo bilo koje bolesti, njegove malformacije
6) trajanje i karakteristike porođajnog perioda, integritet posteljice, ukupan gubitak krvi tokom porođaja
7) rezultati pregleda mekog porođajnog kanala, vraćanje integriteta porođajnog kanala u prisustvu povreda
Prognoza za dalji tok postporođajnog perioda.
Književnost
Spisak literature sastavlja se prema pravilima bibliografije.
Potpis učenika.
Potrebno je jasno, kompetentno popuniti istoriju rođenja, sa numerisanjem stranica, ostavljajući polja za komentare nastavnika.




